TSAF et neurodéveloppement : repenser le diagnostic au service des besoins de l’enfant
Mis à jour :
Introduction
L’exposition prénatale à l’alcool a été associée à des impacts sur le développement des enfants, allant de défis subtils sur le plan cognitif et comportemental à des difficultés plus importantes touchant plusieurs domaines.
En pratique clinique, le trouble du spectre de l’alcoolisation fœtale (TSAF) soulève de nombreuses questions qui concernent l’évaluation, le diagnostic et la prise en charge. Il est essentiel de comprendre le contexte et les implications de cette condition afin d’orienter adéquatement les interventions.
Très souvent, des questions me sont référées, ou sont adressées à mes collègues, à ce sujet. Voici un exemple récent illustrant le type de demandes que nous recevons :
« Pourriez-vous m’aider à poser le diagnostic de TSAF? Je prends en charge un patient adopté, dont la grossesse a été compliquée par une exposition à l’alcool. L’enfant présente plusieurs diagnostics neurodéveloppementaux (TDAH, TA, TSA, troubles anxieux) et je souhaite savoir si l’exposition anténatale à l’alcool pourrait expliquer l’ensemble de ses difficultés. La neurologue a évoqué ce diagnostic, et je ne sais pas par où commencer. »
Diagnostic et complexité
Avant même de se questionner sur comment poser un diagnostic de TSAF, plusieurs éléments doivent être analysés pour déterminer la pertinence clinique et l’impact sur le suivi de l’enfant :
- Le diagnostic modifiera-t-il concrètement la trajectoire de soins?
- Permettra-t-il l’accès à des services ou ressources spécifiques?
- Quels pourraient être les effets sur la stigmatisation familiale et sur les attentes parentales?
Comme intervenant, il devient donc important de prendre un pas de recul et de distinguer la recherche d’une étiquette diagnostique du véritable besoin de l’enfant et de sa famille. La confirmation d’une exposition prénatale à l’alcool ne devrait jamais éclipser d’autres causes potentielles des difficultés neurodéveloppementales, notamment les syndromes génétiques ou les facteurs environnementaux.
La documentation fiable de l’exposition et la prise en compte des biais cliniques sont également fondamentales, particulièrement dans le cas de populations historiquement stigmatisées ou d’enfants adoptés, qui peuvent être plus souvent étiquetés à tort.
Bien que la consommation d’alcool durant la grossesse soit reconnue pour son effet tératogène, elle constitue un facteur parmi d’autres. Les enfants peuvent présenter des profils complexes où facteurs génétiques, environnementaux et psychosociaux interagissent, et d’autres substances peuvent parfois avoir été consommées durant la grossesse, ce qui complique l’attribution causale.
Parmi les facteurs fréquemment observés chez les enfants exposés à l’alcool en prénatal, on retrouve notamment :
- Âge maternel avancé
- Antécédents obstétricaux
- Génétique familiale
- État nutritionnel maternel
- Niveau socio-économique
- Santé mentale maternelle
- Consommation d’alcool de l’autre parent
Un diagnostic précipité peut nuire à la prise en charge optimale. Certains enfants présentent plutôt un retard global de développement ou un handicap intellectuel nécessitant une évaluation génétique approfondie, qui pourrait être manquée si l’on se concentre exclusivement sur l’exposition prénatale.1
Des recommandations récentes (Eliason et coll., 2024)2 soulignent que le terme TSAF, lorsqu’il est utilisé comme diagnostic médical, peut stigmatiser les familles et renforcer l’idée d’une responsabilité maternelle. Les auteurs recommandent une approche centrée sur les besoins fonctionnels, évaluant les capacités, les besoins scolaires, psychosociaux et thérapeutiques, indépendamment de la confirmation de l’exposition. Une telle approche favorise un accès équitable aux soutiens et réduit les risques d’étiquetage inapproprié.
C’est généralement la ligne directrice de nos réponses à ces demandes. Plutôt que de se focaliser sur la confirmation du TSAF, nous nous demandons : quels sont les besoins de cet enfant et de cette famille?
Recherche et surveillance en cours
Je participe actuellement à un projet de surveillance nationale du FASD, visant à mieux comprendre la prévalence et les caractéristiques des enfants diagnostiqués au Canada, en représentant le Québec. L’objectif est de recueillir des données actualisées sur la manière dont les pédiatres diagnostiquent et prennent en charge ces enfants, ainsi que sur les contextes sociaux, géographiques et familiaux dans lesquels ils évoluent.
Ce projet permettra notamment de :
- Identifier les variations régionales de la prévalence, incluant la réalité spécifique du Québec
- Explorer l’influence des déterminants sociaux et environnementaux sur le développement des enfants exposés à l’alcool prénatalement
Pour plus de détails :
Prévalence du trouble de l’alcoolisation fœtale (TSAF).
Si le diagnostic de TSAF est jugé pertinent, une démarche précise est documentée dans les lignes directrices canadiennes.
Définition et critères diagnostiques du TSAF
Le TSAF regroupe l’ensemble des atteintes pouvant découler d’une exposition prénatale à l’alcool. Le diagnostic repose sur l’évaluation des traits faciaux caractéristiques, de l’exposition à risque et des domaines neurodéveloppementaux affectés.
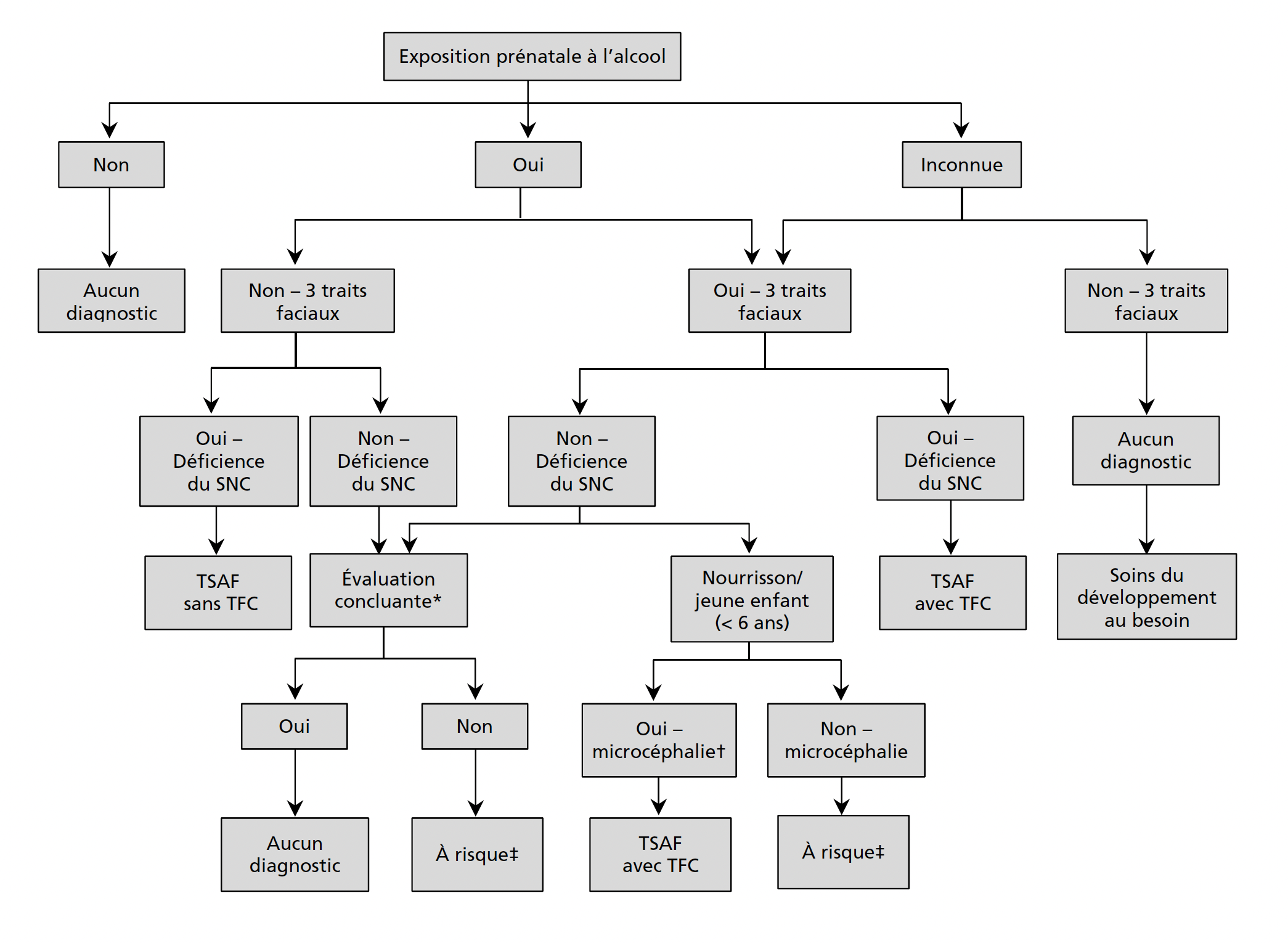
Catégories diagnostiques
TSAF avec traits faciaux caractéristiques
Présence de traits faciaux distinctifs + déficits dans ≥ 3 domaines du neurodéveloppement, que l’exposition soit confirmée ou non.TSAF sans traits faciaux caractéristiques
Exposition confirmée + déficits dans ≥ 3 domaines, sans traits faciaux.À risque de trouble neurodéveloppemental associé à l’exposition prénatale
Exposition confirmée + déficits dans < 3 domaines.
Les lignes directrices canadiennes offrent le cadre de référence détaillé.3
Exposition à risque d’alcool
L’exposition prénatale à risque se caractérise par :
- ≥ 7 consommations standards/semaine
- ou > 4 consommations par occasion à au moins deux reprises
Une consommation standard = 0,6 oz / 17,7 ml d’éthanol pur.
Confirmation possible via :
- déclarations fiables
- observations cliniques
- dossiers médicaux
- indicateurs sociaux ou juridiques pertinents
Traits faciaux caractéristiques
Mesurés de façon standardisée :
- Fentes palpébrales : < 3e percentile ou −2 écart-types
- Philtrum : score 4 ou 5/5
- Lèvre supérieure : score 4 ou 5/5
Évaluation neurodéveloppementale
Domaines à évaluer :
- Motricité
- Neuroanatomie/neurophysiologie
- Cognition
- Langage
- Rendement scolaire
- Mémoire
- Attention
- Fonction exécutive
- Régulation de l’affect
- Comportement adaptatif et compétences sociales
Un déficit dans ≥ 3 domaines oriente vers un TSAF.
Investigations complémentaires
Selon le jugement clinique, considérer :
- Analyses génétiques (CGH, X fragile)
- Tests métaboliques ciblés
- Bilan biologique (ferritine, FSC, CK, TSH)
- Évaluation sensorielle (audition, vision)
- IRM en cas de microcéphalie ou anomalies suggestives
Une approche centrée sur les besoins fonctionnels demeure prioritaire, indépendamment de l’étiologie.
Ressources complémentaires
- Lignes directrices canadiennes
- CanFASD (site officiel)
- Algorithme de médication psychotrope TSAF (PDF)
Conclusion
Le diagnostic de TSAF peut fournir une explication étiologique, mais il n’est pas indispensable à la prise en charge. L’accent doit être mis sur :
- la compréhension globale du profil de l’enfant
- l’identification des besoins prioritaires
- la mise en place d’un accompagnement interdisciplinaire adapté
Notes de bas de page
Carter MT, Srour M, Au PB, et al. Genetic and metabolic investigations for neurodevelopmental disorders: position statement of the Canadian College of Medical Geneticists (CCMG). J Med Genet. 2023;60(6):523-532. doi:10.1136/jmg-2022-108962. ↩
Eliason SHY, Miller AR, Gibbard WB, Salh G, Lanphear N. Asking difficult questions about fetal alcohol spectrum disorder in the context of the child, the mother, and the systems in which they live. Lancet Child Adolesc Health. 2024;8(11):835-842. doi:10.1016/S2352-4642(24)00188-3. ↩
Cook JL, Green CR, Lilley CM, et al. Fetal alcohol spectrum disorder: a guideline for diagnosis across the lifespan. CMAJ. 2016;188(3):191-197. doi:10.1503/cmaj.141593. ↩


